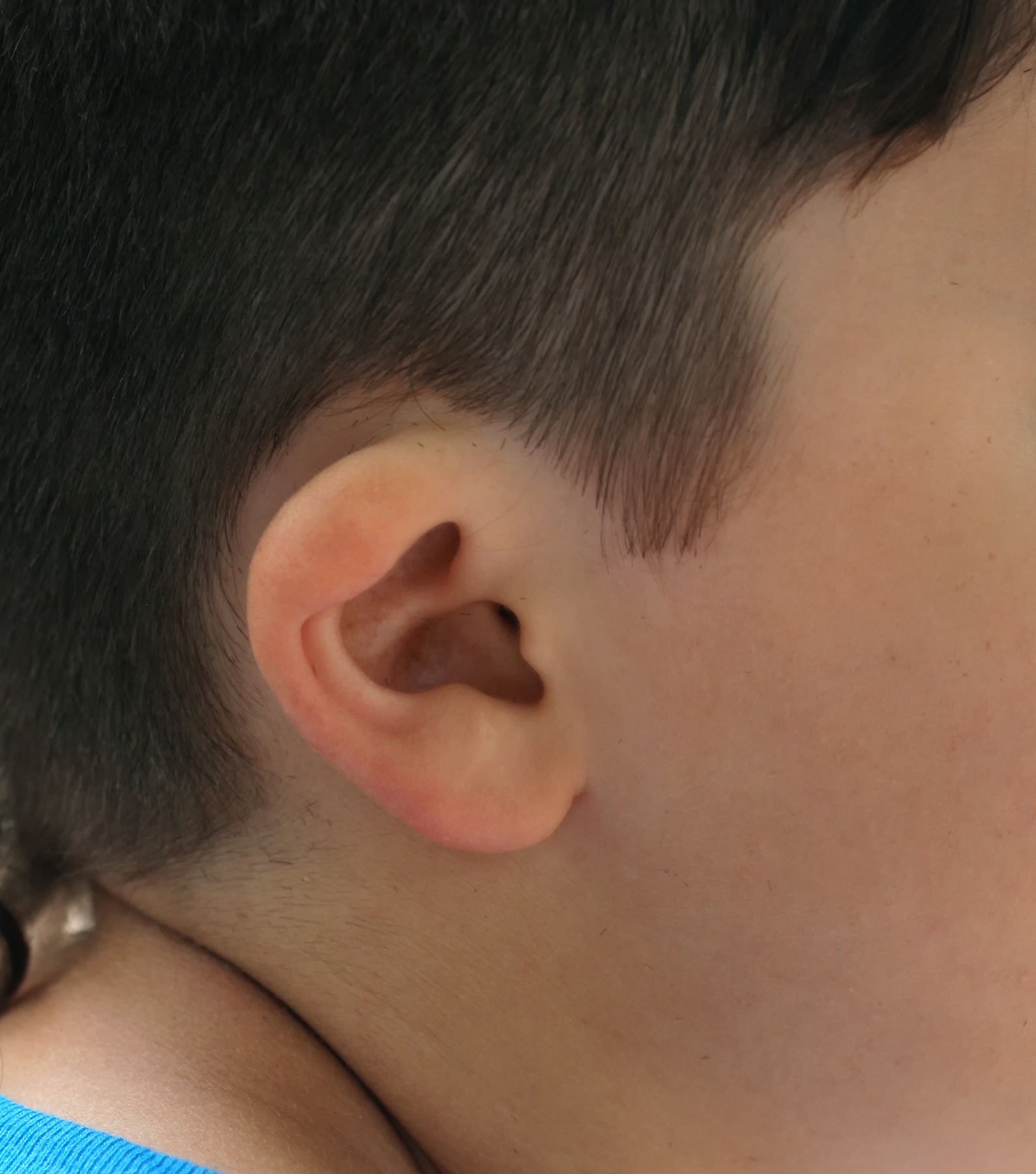
Микротия — аномалия развития ушной раковины, которая возникает на 4–8 неделе беременности. При этом дефекте одно или оба уха могут быть уменьшены, деформированы или полностью отсутствовать.
Нарушение связано не только с внешним видом: у многих пациентов неполноценно сформированы наружный слуховой проход и структуры среднего уха, что приводит к кондуктивной тугоухости. При этом микротия не влияет на внутреннее ухо — слуховой нерв остается сохранным. Хирургическая коррекция решает две задачи: восстанавливает анатомию и возвращает слуховую функцию.
Симптомы микротии
Основной признак — видимое уменьшение или полное отсутствие ушной раковины. При легкой форме микротии ухо выглядит чуть меньше нормы, но сохраняет контуры. При тяжелой — формируется хрящевая культя или кожная складка. Лицо иногда теряет симметрию: щека и скула на стороне поражения могут быть менее выражены.
Слух нередко снижен, особенно в диапазоне 500–2000 Гц — ключевом для восприятия речи. При двусторонней микротии у детей чаще возникают трудности с формированием речи. Выраженность задержки во многом зависит от степени тугоухости, своевременности диагностики и слуховой реабилитации.
Психологические трудности часто проявляются уже в дошкольном возрасте: ребенок начинает избегать общения, становится тревожным и замкнутым. Важно организовать консультацию с психологом или психотерапевтом, а также создать атмосферу принятия в семье и детском коллективе Источник:
Хирургическое лечение врожденных и приобретенных дефектов ушных раковин. Чкадуа Т. З., Чолокава Т. Д., Мальсагова М. Г., Верещагина Н. В. Медицинский альманах. 2023. №2(75). с.72-80..
Причины микротии и факторы риска
Факторы, способствующие развитию аномалий ушной раковины:
- Генетические синдромы, такие как синдром Голденхара (микротия, кисты, аномалии позвоночника) и синдром Тричера-Коллинза (мутация гена TCOF1, гипоплазия скул и челюсти).
- Вирусные инфекции у матери в первом триместре (краснуха, цитомегаловирус), нарушающие деление клеток жаберных дуг.
- Воздействие тератогенов (алкоголь, ретиноиды, талидомид), блокирующих формирование хрящевого зачатка уха.
- Гипотиреоз у матери, который нарушает синтез гормонов, необходимых для деления клеток и формирования ушной раковины.
- Декомпенсированный диабет беременных, приводящий к нарушению микроциркуляции в плаценте и ограничению поступления кислорода к эмбриону.
- Радиационное облучение, повышающее риск возникновения аномалий.
Эти факторы чаще всего действуют в комбинации: к генетической предрасположенности добавляется внешнее воздействие.
Патогенез
Микротия ушной раковины возникает из-за нарушения развития первой и второй жаберных дуг. Из первой формируется верхняя треть ушной раковины, из второй — нижняя. На 4–5 неделе эмбриогенеза закладываются шесть бугорков Гишберга. К 8 неделе они сливаются в единый хрящевой каркас. Если этот процесс нарушается, хрящ не формируется или остается рудиментарным. Одновременно не развивается наружный слуховой проход — он закладывается из первой жаберной щели. Среднее ухо тоже страдает: молоточек и наковальня могут быть недоразвиты или сращены.
Внутреннее ухо, происходящее из эктодермы, остается нормальным. Именно поэтому слух можно восстановить через костную проводимость Источник:
Хирургические подходы к реконструктивной отопластике и меатопластике при врожденных пороках развития уха. Плавский Д.М., Хоров О.Г. Оториноларингология. 2016. Том 6. №2. с.237-245..
Классификация микротии
Степень микротии определяет тактику лечения.
|
Степень |
Характеристика |
Комментарий врача |
|
I |
Ушная раковина уменьшена, но все части (противозавиток, козелок, мочка) различимы |
Внешнее отличие от нормы минимально. Состояние часто не вызывает выраженного дискомфорта |
|
II |
Раковина деформирована, часть структур отсутствует, но хрящевая основа сохранена |
Нарушена четкость анатомических ориентиров. Изменение может привлекать внимание окружающих, особенно в детском и подростковом возрасте |
|
III |
Сохранена только хрящевая культя — без анатомических ориентиров |
Отсутствует узнаваемая форма ушной раковины. Асимметрия лица становится выраженной, что может влиять на самооценку |
|
IV (анотия) |
Полное отсутствие ушной раковины и наружного слухового прохода |
Отсутствие уха визуально нарушает пропорции лица, что часто вызывает психологический дискомфорт |
Возможные осложнения
При микротии часто наблюдается кондуктивная тугоухость — особенно если отсутствует или сужен наружный слуховой проход. Уровень потери слуха в таких случаях может достигать 40–60 дБ, что затрудняет локализацию звука и разборчивость речи в шумной обстановке. Однако при легких формах микротии, когда слуховой проход проходим, слуховая функция остается в пределах нормы. Полная атрезия слухового прохода повышает риск хронических воспалительных процессов: секрет скапливается под закрытой кожей, создает условия для инфицирования и формирования дермоидных кист.
Асимметрия лица может усиливаться с возрастом, особенно если микротия сочетается с гипоплазией нижней челюсти или скуловой кости. В таких случаях кости черепа развиваются неравномерно, что постепенно меняет пропорции нижней и средней трети лица. При изолированной микротии без сопутствующих скелетных аномалий выраженная асимметрия формируется реже.
Диагностика
Диагностику начинают в первые месяцы жизни. Неонатальный скрининг слуха выявляет нарушения уже в роддоме. При подозрении на микротию подключают отоларинголога и сурдолога. Тональная пороговая аудиометрия определяет уровень слуха, а акустическая импедансометрия проверяет проходимость среднего уха.
КТ височных костей — обязательный этап: она показывает состояние слуховых косточек, наличие костного остатка слухового прохода, объем полости среднего уха. МРТ назначают редко — только при подозрении на дефекты внутреннего уха. Врач также оценивает пропорции лица, подбородка, скул — эти данные определяют, можно ли провести реконструкцию и когда начинать лечение.
Лечение микротии
При лечении микротии врач решает эстетическую и функциональную задачи. Методы подбирают с учетом возраста, степени дефекта и состояния слуха.
Аурикулопластика — реконструкция ушной раковины. Операцию проводят с 6–8 лет, когда реберный хрящ достаточно развит. Хирург забирает хрящ из ребра, вырезает из него каркас по шаблону здорового уха и имплантирует под кожу. Процедуру выполняют в два этапа: сначала формируют каркас, через 6 месяцев — отделяют ухо от головы и создают заушную складку. Альтернатива — синтетический имплант. Его используют с 3–5 лет: материал не требует забора хряща, но его установка повышает риск инфицирования.
Меатотимпанопластика — восстановление слухового прохода и барабанной перепонки. Вмешательство возможно только при достаточном объеме полости среднего уха и подвижных слуховых косточках. Хирург создает новый слуховой проход, формирует барабанную перепонку из собственной фасции пациента, реконструирует косточки при необходимости. Операцию проводят с 5–6 лет, в большинстве случаев слух улучшается на 20–30 дБ. Но при тяжелых формах микротии метод использовать нельзя.
Слухопротезирование — решение, которое применяют при невозможности меатотимпанопластики. Костные анкерные импланты передают звук через кость черепа к внутреннему уху. Устройство состоит из титанового винта, вживленного в височную кость, и внешнего процессора. Имплантацию проводят с 5 лет. Современные системы без хирургического вмешательства крепят на кожу магнитами или клейкой пластиной: слух улучшается сразу после активации Источник:
Усовершенствование реконструктивной отопластики при врожденных дефектах ушной раковины. Каюмходжаев А. А., Расулов Ж. Д., Гуламов А. Б., Аълоханов Л. Б., Низамходжаев Ш. З., и др. Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. 2020. №27(3). с.281-285..
Восстановление после лечения
Восстановление после коррекции микротии зависит от выбранного метода. Каждая техника требует индивидуального послеоперационного режима.
После аурикулопластики с использованием реберного хряща пациента госпитализируют на 5–7 дней. Швы на груди снимают на 10–14 день, на ухе — на 14–21 день. Пациенту нужно спать на спине, избегать бокового давления на ухо и не посещать бассейн 3–4 недели. Отек спадает через 2–3 недели, но окончательное ремоделирование хряща завершается к 6–8 месяцу. В этот период нельзя носить тесные головные уборы и использовать наушники.
При аурикулопластике с имплантом пациента госпитализируют на 3–5 дней. Повязку снимают на 7–10 день. При этом методе риск нагноения выше, чем при использовании собственного хряща, поэтому первые две недели применяют антибиотики. Важно избегать травм уха до полного заживления — любое повреждение может привести к отторжению импланта. Окончательный результат оценивают через 4–6 месяцев.
Меатотимпанопластика требует особого ухода за слуховым проходом. В первые 2 недели нельзя допускать попадания воды в ухо. Слуховой проход остается закрытым силиконовым тампоном 3–4 недели. Первую аудиометрию проводят через 2 месяца, чтобы оценить эффективность реконструкции. Полное заживление слизистой занимает 3 месяца. В этот период запрещены резкие перепады давления — полеты на самолете, ныряние.
После операции по установке костного анкера пациент проводит в стационаре 1–2 дня. Важным этапом является заживление титанового винта под кожей, которое занимает 2–3 месяца — только после этого возможна установка внешнего процессора. В первые 10 дней после операции необходимо предотвращать попадание воды на область импланта и избегать его расчесывания. Ежедневный уход включает обработку кожи вокруг абатмента антисептиком. При появлении покраснения, отека или выделений следует незамедлительно обратиться к врачу, так как это может быть признаком воспаления. Кожу под адгезивной пластиной или магнитной площадкой очищают ежедневно, меняют пластину раз в 3–5 дней Источник:
Деформации ушной раковины у детей. Дайхес Н.А., Диаб Х.М., Кондратчиков Д.С. и др. Вопросы современной педиатрии. 2022. №21(4). с. 298-304..
Независимо от метода, контроль слуха проводят каждые 6 месяцев в течение двух лет, затем — ежегодно. Врач оценивает не только слуховую функцию, но и эстетический результат, состояние рубцов, симметрию лица.
Профилактические меры и рекомендации
Полностью исключить риск врожденной микротии уха невозможно — развитие ушной раковины зависит от сложных эмбриональных процессов, чувствительных к множеству факторов. Однако некоторые меры снижают вероятность аномалий.
Контроль здоровья женщины до и во время беременности играет ключевую роль. Недостаток фолиевой кислоты, белка, цинка и витамина А в первом триместре может нарушить закладку жаберных дуг — структур, из которых формируется ухо. Сбалансированное питание и прием пренатальных витаминов уменьшают этот риск.
Исключение алкоголя, табака и неразрешенных лекарств в первые 8 недель беременности критически важно. Ретиноиды, противосудорожные препараты, талидомид и другие тератогены блокируют деление клеток хрящевого зачатка. Даже однократный прием некоторых средств в период органогенеза может спровоцировать аномалии. Любые лекарства принимают только после консультации с врачом.
Вакцинация против краснухи — обязательная мера. Вирус краснухи нарушает миграцию нервных гребневых клеток, участвующих в формировании уха. Инфицирование в первом триместре существенно повышает риск микротии Источник:
Коррекция эстетических деформаций ушных раковин у детей. Головатинский В.В., Кораблёва Н.П. Детская медицина Северо-Запада. 2020. Том 8. №1. с.111..
При наличии в семье синдромов Тричера-Коллинза, Голденхара или других наследственных аномалий развития лица рекомендуют генетическое консультирование. Специалист оценивает вероятность передачи мутации, предлагает молекулярно-генетическое тестирование и помогает спланировать беременность с учетом рисков.
Ранняя диагностика — еще один важный этап. Неонатальный скрининг слуха выявляет нарушения в первые дни жизни. При подозрении на микротию проводят КТ височных костей и консультацию отоларинголога до 3 месяцев. Если подтверждена кондуктивная тугоухость, слухопротезирование могут начать в 6–12 месяцев. Это обеспечивает адекватную слуховую стимуляцию в период, критический для развития речи.
Источники статьи:
- Деформации ушной раковины у детей. Дайхес Н.А., Диаб Х.М., Кондратчиков Д.С. и др. Вопросы современной педиатрии. 2022. №21(4). с. 298-304.
- Усовершенствование реконструктивной отопластики при врожденных дефектах ушной раковины. Каюмходжаев А. А., Расулов Ж. Д., Гуламов А. Б., Аълоханов Л. Б., Низамходжаев Ш. З., и др. Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. 2020. №27(3). с.281-285.
- Хирургическое лечение врожденных и приобретенных дефектов ушных раковин. Чкадуа Т. З., Чолокава Т. Д., Мальсагова М. Г., Верещагина Н. В. Медицинский альманах. 2023. №2(75). с.72-80.
- Качество жизни детей с врожденными пороками развития уха. Имангалиева А. А., Суатбаева Р. П., Слажнева Т. И., Медеулова А. Р., Муканова Ж. Т., и др. Наука и здравоохранение. 2021. Т.23. №6. с.88-96.
- Коррекция эстетических деформаций ушных раковин у детей. Головатинский В.В., Кораблёва Н.П. Детская медицина Северо-Запада. 2020. Том 8. №1. с.111.
- Хирургические подходы к реконструктивной отопластике и меатопластике при врожденных пороках развития уха. Плавский Д.М., Хоров О.Г. Оториноларингология. 2016. Том 6. №2. с.237-245.